Startseite Wissenswertes Jod, Selen, Vitamine und Ernährung
In der Schilddrüse werden rund um die Uhr lebenswichtige Hormone produziert. Dafür benötigt die Schilddrüse viele wichtige Rohstoffe. Viele dieser Substanzen kann der Körper nicht selbst produzieren, so dass sie dem Körper in ausreichender Menge zugeführt werden müssen. Ist dies nicht der Fall, kann es zu vielfältigen Störungen und Erkrankungen kommen. Damit ist die richtige Ernährung eine Grundvoraussetzung für eine gesunde Schilddrüse.
Grundsätzlich können alle für eine gesunde Schilddrüsenfunktion erforderlichen Substanzen mit einer ausgewogenen Ernährung in ausreichendem Maße aufgenommen werden. Verschiedene Studien haben gezeigt, dass z. B. eine sogenannte mediterrane oder asiatische Ernährung, also relativ viel Fisch, Gemüse, Obst, Olivenöl und relativ wenig rotes Fleisch und Fett sehr gut für die Schilddrüse ist und dadurch das Risiko für das Auftreten von Schilddrüsenerkrankungen wie etwa der Hashimoto-Thyreoiditis oder von Schilddrüsenkrebs gesenkt werden kann.
Umgekehrt gibt es Nahrungsmittel, die das Risiko für eine Schilddrüsenerkrankung erhöhen können. Als strumigene oder goitrogene Stoffe bezeichnet man Nahrungsmittel, die zu einer Vergrößerung der Schilddrüse (Struma) führen können. Strumigene Substanzen hemmen die Jodaufnahme und die Hormonproduktion in der Schilddrüse. Das führt über eine vermehrte kompensatorische Ausschüttung des schilddrüsenstimulierenden Hormons (TSH) zu einer Vergrößerung der Schilddrüse (Struma). Zu den strumafördernden Stoffen gehören z. B. Substanzen in Zwiebeln, Maniok, Soja, Tofu, Wal- und Erdnüssen oder auch in vielen Kohlsorten. Dabei sollte man wissen, dass die meisten strumigenen Inhaltsstoffe beim Erhitzen bzw. Kochen inaktiviert werden, und eine nachhaltige Wirkung auf die Schilddrüse nur bei sehr einseitigem, massivem und dauerhaftem Verzehr solcher Nahrungsmittel zu erwarten ist.
Ohne Jod kein Schilddrüsenhormon. Es wird als Grundstoff für die Produktion der Schilddrüsenhormone benötigt. Der menschliche Körper kann Jod nicht selbst produzieren und auch nur sehr begrenzt speichern. Jod ist ein essenzielles Spurenelement. Das heißt: Das vom Körper benötigte Jod muss regelmäßig mit der Nahrung aufgenommen werden. Es gelangt über den Magen-Darm-Trakt passiv ins Blut und von dort aktiv in die Schilddrüse. In der Schilddrüse werden bis zu 80 Prozent des täglich aufgenommenen Jods verbraucht.
Um genügend Schilddrüsenhormone bilden zu können, liegt der tägliche Jodbedarf für Erwachsene bei etwa 150 Mikrogramm. Jod ist insbesondere während der Schwangerschaft und Stillzeit wichtig, denn dann müssen zwei Schilddrüsen mit Jod versorgt werden. Beim heranwachsenden Baby hängt vor allem die Entwicklung des Gehirns und des Nervensystems von einer guten Jodversorgung ab.
Die Deutsche Gesellschaft für Ernährung e. V. hat je nach Alter und Geschlecht einer Person bestimmte Empfehlungen zur Jodzufuhr formuliert. Der tägliche Jodbedarf beträgt für:
Referenzwerte für die Jodzufuhr (Stand September 2025):
| Säuglinge (unter 4 Monaten) | 80 µg/Tag |
| Kleinkinder und Kinder (4 Monate bis < 7 Jahre) | 80-90 µg/Tag |
| Kinder (7 bis < 13 Jahre) | 120 µg/Tag |
| Jugendliche und Erwachsene (ab 13 Jahren) | 150 µg/Tag |
| Schwangere | 220 µg/Tag |
| Stillende | 230 µg/Tag |
Quelle: https://www.dge.de/gesunde-ernaehrung/faq/jod/
Wird dauerhaft zu wenig Jod aufgenommen, spricht man von einem Jodmangel.
Deutschland zählt zu den jodärmsten Regionen Europas. Vor Tausenden von Jahren schwemmte die Gletscherschmelze nach den Eiszeiten das Spurenelement Jod aus den Bergen in die Meere fort. Daher kommt Jod heutzutage nur noch in relativ geringen Mengen in unseren Böden, Acker- und Weideflächen sowie im Trinkwasser vor und fehlt somit größtenteils in der tierischen und menschlichen Nahrung. Das Gebiet der heutigen Bundesrepublik wurde viele Jahre lang zum Jodmangelland erklärt und der Kropf war das sichtbare Zeichen dieses Defizits.
Zwar hat sich die Jodversorgung der Bevölkerung in den vergangenen Jahrzehnten verbessert. Doch gehen Experten davon aus, dass mindestens ein Drittel, wenn nicht gar die Hälfte der deutschen Bevölkerung nach wie vor nicht optimal mit Jod versorgt ist. Das tägliche Defizit liegt bei schätzungsweise einem Drittel der Menge Jod, die die Deutsche Gesellschaft für Ernährung (DGE) empfiehlt.
Als Folge können verschiedene krankhafte Veränderungen oder Störungen der Schilddrüse auftreten. Am häufigsten ist die Jodmangelstruma, da die Schilddrüse auf den Jodmangel zunächst mit einer kompensatorischen Größenzunahme reagiert.
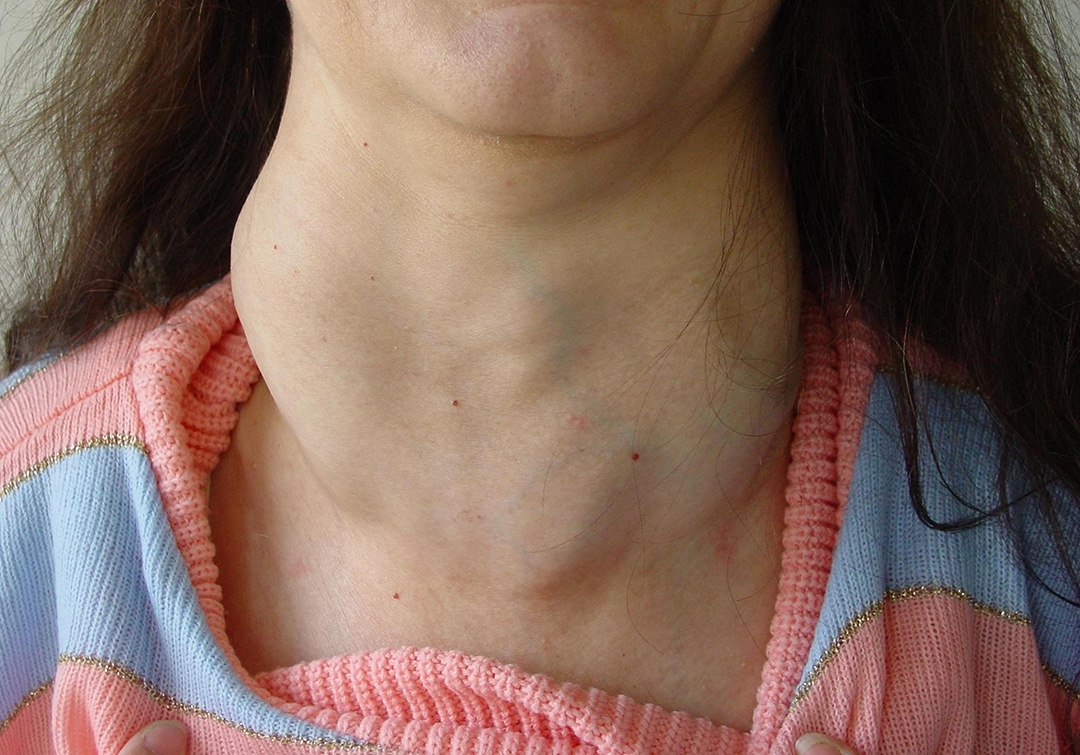
Bei ausgeprägtem Jodmangel können schließlich nicht mehr genügend Schilddrüsenhormone produziert werden, so dass es zu einer Schilddrüsenunterfunktion (Hypothyreose) mit typischen Symptomen und Beschwerden kommt:
Da der Jodgehalt in der Schilddrüse nicht so einfach gemessen werden kann, gilt die Bestimmung der Jodausscheidung im Urin als wichtiger Hinweis auf die Jodversorgung des Menschen. Diese wird nach einem Vorschlag der Weltgesundheitsorganisation (WHO) in 6 Stufen eingeteilt.
| Mikrogramm Jod pro Liter Urin | |
| Schwerer Jodmangele | weniger als 20 |
| Moderater Jodmangel | 20 – 49 |
| Milder Jodmangel | 50 – 99 |
| Ausreichende Jodversorgung* | 100 – 199 | Jodüberversorgung* | 200 – 299 | Jodüberschuss | größer als 300 |
* Ausnahme sind schwangere und stillende Frauen
Es gibt auch Urin-Tests zur selbstständigen Kontrolle der Jodversorgung.
Einem Jodmangel lässt sich am einfachsten über die Nahrung entgegenwirken. Die wichtigsten Jodlieferanten sind Seefische und Meerestiere. Besonders jodhaltig sind Seelachs, Kabeljau und Scholle. Nennenswerte Jodmengen können zudem in Milch und Eiern vorkommen, allerdings ist hier die Fütterung der Tiere ausschlaggebend. Jodgehalt verschiedener Nahrungsmittel im Überblick:
| Jodmittelwert pro 100g essbarem Anteil (in µg) |
Erforderliche tägl. Verzehrmenge für 100 µg Jod (in g) |
|
|---|---|---|
| Fische | ||
| Schellfisch | 74,0 | 135 |
| Krabben | 34,1 | 300 |
| Scholle | 10,5 | 950 |
| Fleisch (mittelfett) | ||
| Schweinefleisch | 3,0 | 3300 |
| Rindfleisch | 3,0 | 3300 |
| Getreide | ||
| Roggenbrot | 8,5 | 1200 |
| Weißbrot | 5,8 | 1700 |
| Haferflocken | 4,0 | 2500 |
| Reis | 2,2 | 4500 |
| Eier | ||
| Hühnerei | 9,7 | 1050 |
| Gemüse | ||
| Spinat | 20,0 | 800 |
| Radieschen | 8,0 | 1250 |
| Kartoffeln | 3,8 | 2650 |
| Gurke | 2,5 | 4400 |
Auch die Verwendung von jodiertem Speisesalz kann helfen, Defizite auszugleichen und Kröpfen vorzubeugen. Zudem ist Jod in vielen Nahrungsergänzungsmitteln enthalten.
Zu viel Jod ist genauso schädlich wie zu wenig. Es gibt einige Hinweise darauf, dass eine auf Dauer übermäßige Jodaufnahme das Risiko für das Auftreten von Autoimmunerkrankungen der Schilddrüse und hier insbesondere der Hashimoto-Thyreoiditis erhöht. Zudem sollten Patienten mit einer schlafenden oder manifesten Schilddrüsenüberfunktion – z. B. beim M. Basedow oder der Autonomie – kein zusätzliches Jod aufnehmen, da damit quasi Öl ins Feuer geschüttet würde und es zu einer Verschlimmerung der Hyperthyreose kommen könnte.
Ohne Jod kann kein Schilddrüsenhormon produziert werden. Daher ist eine ausreichende Jodaufnahme wichtig für die Schilddrüse und deren Funktion. Am besten geschieht das durch eine gesunde und abwechslungsreiche Ernährung. Zu viel Jod kann aber auch schädlich sein. So gibt es z. B. Schilddrüsenerkrankungen, die sich durch eine übermäßige Jodaufnahme verschlechtern können. Dazu zählen Erkrankungen wie der M. Basedow oder die sogenannte Autonomie, die zu einer Schilddrüsenüberfunktion (Hyperthyreose) führen können. Wenn Betroffene hohe Jodmengen zu sich nehmen, schütten sie quasi Öl ins Feuer, sodass und es dann zu einer dramatischen Überfunktion kommen kann. Aber auch bei der Hashimoto-Thyreoiditis, die im Verlauf häufig zu einer Unterfunktion (Hypothyreose) führt, wird vor einer zu hohen Jodaufnahme gewarnt, denn es gibt Hinweise, dass eine sehr hohe Jodaufnahme z. B. durch Nahrungsergänzungsmittel oder eine sehr einseitige jodhaltige Ernährung sowohl den Ausbruch als auch den Verlauf dieser Autoimmunerkrankung negativ beeinflussen kann.
Das meiste Jod im menschlichen Körper befindet sich in der Schilddrüse und kann dort nicht direkt gemessen werden. Der Jodspiegel kann im Blut oder Urin bestimmt werden. Da etwa 85 – 90% des im Körper befindlichen Jods mit dem Urin ausgeschieden wird, gilt die Bestimmung des Jodgehaltes im Urin als wichtiger und zudem praktikabler Indikator für die Jodversorgung. Je nach Urinkonzentration wird die Jodversorgung nach der Welt-Gesundheits-Organisation (WHO) in 6 Stufen eingeteilt:
| Mikrogramm Jod pro Liter Urin | |
|---|---|
| schwerer Jodmangel: | weniger als 20 |
| moderater Jodmangel: | 20 – 49 |
| milder Jodmangel: | 50 – 99 |
| ausreichende Jodversorgung: | 100 – 199 |
| Jodüberversorgung: | 200 – 299 |
| Jodüberschuss: | größer als 300 |
* Ausnahme sind schwangere und stillende Frauen
Es gibt zwar klassische Symptome des chronischen Jodmangels wie Abgeschlagenheit oder Müdigkeit, die auf einen Jodmangel hindeuten können, objektiv lässt sich ein tatsächlicher Jodmangel nur mithilfe einer Laborbestimmung feststellen. Das erfolgt in der Regel indirekt durch die Messung der Jodausscheidung im Urin. Hierfür hierzu gibt es auch verschiedene Selbst-Tests. Bei einfachen Verfahren wird der Jodgehalt des Urins auf Teststreifen abgeschätzt, bei anderen Verfahren wird der Jodgehalt exakt bestimmt. Dazu wird zu Hause eine Urinprobe entnommen, in vorbereiteten Utensilien postalisch an ein Labor versandt und dort ausgewertet. Diese Selbst-Tests sind kostenpflichtig und werden in der Regel nicht von den Krankenkassen erstattet.
Nachdem sich die Jodversorgung der deutschen Bevölkerung in den letzten Jahrzehnten durch verschiedene Maßnahmen (z. B. Jodanreicherung im Speisesalz oder in Fertiglebensmitteln, vermehrter Verzehr von jodreichen Lebensmitteln wie z. B. Seefisch) gebessert hat, zeigen aktuelle Stichproben, dass es wieder zu einer Verschlechterung gekommen ist und Deutschland nach der Definition der Weltgesundheitsorganisation (WHO) erneut als „Jodmangelgebiet“ einzustufen ist. Insbesondere bei Kindern und Jugendlichen sowie in der Schwangerschaft kenn ein Jodmangel sehr nachteilige Folgen haben und sollte daher unbedingt vermieden werden.
Jod ist ein unverzichtbarer Baustein für die Produktion von Schilddrüsenhormonen und daher ist eine ausreichende Jodaufnahme überlebenswichtig. Bei bestimmten Erkrankungen ist ein zu viel an Jod allerdings schädlich bis gefährlich. Bei der Schilddrüsenautonomie oder dem M. Basedow, die mit einer gesteigerten Hormonsynthese und einer Schilddrüsenüberfunktion einhergehen, wird mit zu viel Jod gewissermaßen Öl ins Feuer geschüttet und es kann dann zu einer gefährlichen Verschlechterung der Überfunktion kommen. Auch Patienten mit einer Hashimoto-Thyreoiditis, bei der es im chronischen Verlauf häufig zu einer Unterfunktion kommt, sollten nicht zu viel Jod aufnehmen, da sich ein übermäßiger Jodkonsum durch Nahrungsergänzungsprodukte oder einseitige jodhaltige Diäten (z. B. Algen, Meeresfrüchte) ungünstig auf den weiteren Krankheitsverlauf auswirken kann. Eine Ausnahme besteht bei Hashimoto-Patientinnen während der Schwangerschaft. Im Zweifelsfall die optimale Jodaufnahme mit dem Arzt abklären.
Ohne Jod kann kein Schilddrüsenhormon produziert werden. Daher ist eine ausreichende Jodaufnahme wichtig für die Schilddrüse und deren Funktion. Am besten geschieht das durch eine gesunde und abwechslungsreiche Ernährung. Zu viel Jod kann aber auch schädlich sein. So gibt es z. B. Schilddrüsenerkrankungen, die sich durch eine übermäßige Jodaufnahme verschlechtern können. Dazu zählen Erkrankungen wie der M. Basedow oder die sogenannte Autonomie, die zu einer Schilddrüsenüberfunktion (Hyperthyreose) führen können. Wenn Betroffene hohe Jodmengen zu sich nehmen, schütten sie quasi Öl ins Feuer, sodass und es dann zu einer dramatischen Überfunktion kommen kann. Aber auch bei der Hashimoto-Thyreoiditis, die im Verlauf häufig zu einer Unterfunktion (Hypothyreose) führt, wird vor einer zu hohen Jodaufnahme gewarnt, denn es gibt Hinweise, dass eine sehr hohe Jodaufnahme z. B. durch Nahrungsergänzungsmittel oder eine sehr einseitige jodhaltige Ernährung sowohl den Ausbruch, als auch den Verlauf dieser Autoimmunerkrankung negativ beeinflussen kann.
Jod ist ein wichtiges Spurenelement für die Schilddrüse. Ohne Jod kann kein Schilddrüsenhormon produziert werden, zu viel Jod kann aber auch schädlich sein. Untersuchungen aus verschiedenen Regionen der Welt zeigen, dass es nach Zunahme der durchschnittlichen täglichen Jodaufnahme zum häufigeren Nachweis von TPO-Antikörpern im Blut als Hinweis auf eine Hashimoto-Thyreoiditis und bei sehr hoher Jodaufnahme bei Patienten mit erhöhten TPO-Antikörpern auch häufiger zu einer Schilddrüsenunterfunktion (Hypothyreose) kommt. Letztlich erlaubt die aktuelle Datenlage aber noch keine abschließende Bewertung darüber, welche genauen Dosen bei welchen Patienten tatsächlich schädlich sind. Patienten mit einer Hashimoto-Thyreoiditis wird allerdings geraten, auf die Einnahme zusätzlicher Jodpräparate oder auf eine einseitige Ernährung mit sehr jodreichen Nahrungsmitteln (z. B. Algen) zu verzichten. Das gilt ganz ausdrücklich nicht für schwangere Hashimoto-Patienten.
Auch Selen ist ein wichtiges Spurenelement für die Schilddrüse. Es ist in der Schilddrüse an der Synthese der Schilddrüsenhormone beteiligt und wird außerhalb der Schilddrüse im Körper für die Umwandlung von Thyroxin (T4) in das biologisch viel wirksamere Trijodthyronin (T3) benötigt. Als sogenanntes Antioxidans kann Selen zudem Entzündungsprozesse mildern. Das kann an der Schilddrüse bei Autoimmunerkrankungen wie der Hashimoto-Thyreoiditis oder dem M. Basedow eine Rolle spielen. Verschiedene wissenschaftliche Untersuchungen haben gezeigt, dass es bei einer Hashimoto-Thyreoiditis durch die Einnahme von Selen-Präparaten zu einer objektiv nachweisbaren Verbesserung spezifischer Blutwerte kommt. Ob dadurch die Langzeitprognose tatsächlich effektiv verbessert wird, ist bislang allerdings unbewiesen. Anders verhält sich das bei der Behandlung der endokrinen Oritopathie (Augenbeteiligung) beim M. Basedow oder bei der Postpartum-Thyreoiditis. Bei diesen Erkrankungen erbrachte die zusätzliche tägliche Einnahme von Selen in wissenschaftlichen Studien tatsächlich einen klinisch relevanten Nutzen. Die von der Europäischen Behörde für Lebensmittelsicherheit (EFSA) empfohlene tägliche Menge für die Selenaufnahme bei Erwachsenen liegt in einer Größenordnung von etwa 60 bis 70 Mikrogramm. Da Selen vor allem in tierischen Produkten vorkommt, kann es bei einer veganen Ernährung schon mal zu Mangelzuständen kommen. Viel Selen enthalten z. B. Nüsse, insbesondere Paranüsse, verschiedene Kohlsorten, Zwiebelgemüse, Pilze und Linsen. Ein Selenmangel kann sich sehr nachteilig auf die Schilddrüsenfunktion auswirken. Die Diagnose wird durch eine Blutuntersuchung mit Bestimmung des Selengehaltes gestellt. Hierzu gibt es auch Selbsttests, die der Patient selbstständig durchführen kann.
Ein Selenmangel kann grundsätzlich und vollständig durch eine selenreiche Ernährung ausgeglichen werden. Viele Patienten mit Schilddrüsenerkrankungen nutzen dazu Nahrungsergänzungsmittel. Gesetzliche Krankenkassen übernehmen die Kosten für Selen in der Regel nur, wenn ein Selenmangel im Blut nachgewiesen wurde, der Mangel durch eine normale Ernährung nicht zu beheben ist, die Selen-Präparate mehr als 70 Mikrogramm als Tagesdosis enthalten und zudem auf einem Kassenrezept verordnet werden. Bei Privatkassen erfolgt in der Regel eine Einzelfallprüfung. Ansonsten müssen die Patienten Selenpräparate selbst bezahlen.
Selen ist wie Jod ein wichtiges Spurenelement, das nicht vom Körper gebildet werden kann und daher mit der Nahrung aufgenommen werden muss. In der Schilddrüse ist Selen an der Produktion der Schilddrüsenhormone und der Umwandlung von T4 in das viel wirksamere T3 beteiligt. Zudem kann Selen Entzündungsprozesse mildern. Ein Selenmangel kann sich sehr negativ auf die Schilddrüsenfunktion auswirken. Bei einer normalen und ausgewogenen Ernährung ist ein relevanter Selenmangel in Deutschland eher unwahrscheinlich. Da Selen vor allem in tierischen Produkten vorkommt, kann es bei einer veganen Ernährung schon mal eher zu Mangelzuständen kommen. Viel Selen enthalten z. B. Nüsse, insbesondere Paranüsse, verschiedene Kohlsorten, Zwiebelgemüse, Pilze und Linsen.
Selen ist ein natürlich vorkommendes Spurenelement, das nicht vom Körper gebildet werden kann und das daher mit der Nahrung aufgenommen werden muss. Selen ist sehr wichtig für die Schilddrüse. Es ist u. a. an der Umwandlung des Schilddrüsenhormons Thyroxin in das viel stärker wirksame Trijodthyronin beteiligt, sodass ein chronischer Selenmangel an der Schilddrüse zu einer Schilddrüsenunterfunktion (Hypothyreose) führen kann. Ob durch einen Selenmangel auch das Risiko für die Entstehung einer Hashimoto-Thyreoiditis, eines Schilddrüsenknotens oder sogar eines Schilddrüsenkarzinoms steigt, wird diskutiert, ist aber bislang unbewiesen. Außerhalb der Schilddrüse kann ein chronischer Selenmangel zu sehr unterschiedlichen und häufig wenig spezifischen Beschwerden führen:
Ja, denn wie jedes Spurenelement kann auch Selen bei falscher Dosierung schädlich sein. Wird dauerhaft zu viel Selen aufgenommen, wird das als Selenose bezeichnet. Dann kann es zu neurologischen Störungen, Müdigkeit, Gelenkschmerzen, Übelkeit und Durchfall kommen. Zusätzlich können Haarausfall, gestörte Nagelbildung und ein knoblauchartiger Geruch der Atemluft auftreten und das Risiko für das Auftreten einer Diabetes-Erkrankung steigt. Bei Aufnahme sehr großer Selenmengen im Grammbereich kann es zu einer akuten Selenvergiftung und in der Folge zu lebensgefährlichem Herzversagen und Kammerflimmern kommen. Die von der Europäischen Behörde für Lebensmittelsicherheit (EFSA) empfohlene tägliche Menge für die Selenaufnahme bei Erwachsenen liegt in einer Größenordnung von etwa 60 – 70 Mikrogramm, das Risiko für unerwünschte Nebenwirkungen wird bei Erwachsenen bis zu einer täglichen Zufuhr von 300 Mikrogramm Selen als gering angesehen. Die meisten käuflichen Selenpräparate enthalten bis etwa 200 Mikrogramm Selen pro Kapsel bzw. Einzeldosis.
Das kommt darauf an. Selen gibt es nämlich als verschreibungspflichtiges Arzneimittel, als rezeptfreies Arzneimittel oder als Nahrungsergänzungsmittel. Nahrungsergänzungsmittel gelten nach deutschem Recht als Lebensmittel und sind ebenso wie rezeptfreie Arzneimittel grundsätzlich keine Leistung der gesetzlichen Krankenkassen. Sie können daher auch nicht vom Arzt zulasten der Kasse verordnet werden. Das gilt auch für die routinemäßige Rezeptur von Selen bei der Hashimoto-Thyreoiditis oder bei Schilddrüsenkarzinomen. Die gesetzlichen Kassen übernehmen die Kosten für Selen in der Regel nur, wenn ein Selenmangel im Blut nachgewiesen wurde, der Mangel durch eine normale Ernährung nicht zu beheben ist, die Selen-Präparate mehr als 70 Mikrogramm als Tagesdosis enthalten, und zudem auf einem Kassenrezept verordnet werden. Bei Privatkassen erfolgt in der Regel eine Einzelfallprüfung.
Eisen ist nicht nur wichtig für die Bildung und Funktion der roten Blutkörperchen, es ist auch wichtig für die Schilddrüse. Das Spurenelement ist über das eisenabhängige Enzym Thyreoperoxidase (TPO) auch an der Schilddrüsenhormonsynthese beteiligt. Fehlt dem Körper Eisen, kann nicht genügend Schilddrüsenhormon produziert werden und es kann zu einer Schilddrüsenunterfunktion (Hypothyreose) kommen. Daher wird insbesondere bei Hypothyreose-Patienten auch eine Kontrolle der Eisenspiegel im Blut empfohlen. Hierzu gibt es auch verschiedene Selbsttests.
Bei einem objektiv nachweisbaren Eisenmangel (z.B. Ferritin-Spiegel < 30 µg/l) wird bei entsprechenden Patienten eine medikamentöse Eisensubstitution empfohlen. Hierzu gibt es unterschiedliche Präparate und Nahrungsergänzungsmittel.
Vitamin D ist nicht nur wichtig für einen gesunden Knochenstoffwechsel, es ist auch wichtig für die Schilddrüse. Verschiedene Untersuchungen zeigen, dass Patienten mit einem Vitamin-D-Mangel häufiger an Schilddrüsenknoten, an einer Hashimoto-Thyreoiditis oder einer Schilddrüsenunterfunktion (Hypothyreose) erkranken als Patienten mit einer guten Vitamin-D-Versorgung. Der Mensch bildet sein Vitamin D aus Vorstufen, benötigt dafür aber eine ausreichende Sonneneinstrahlung. Mangelt es daran, kann ein Vitamin-D-Mangel resultieren. Die Diagnose erfolgt durch einen Bluttest. Hierfür gibt es auch Selbsttests.
Bei einem im Blut nachweisbaren relevanten Mangel an Vitamin D sollte dieser durch eine entsprechende Ernährung, ein entsprechendes Verhalten (ausreichende Sonneneinstrahlung) oder Medikamente ausgeglichen werden. Hierzu können auch Nahrungsergänzungsmittel genutzt werden.
Den meisten dürfte bekannt sein, dass Vitamin D sehr wichtig für einen gesunden Knochenstoffwechsel ist. Weniger bekannt ist, dass Vitamin D auch einen Einfluss auf die Schilddrüse hat. So wurde z. B. festgestellt, dass Patienten mit zu geringen Vitamin-D-Spiegeln im Blut vergleichsweise häufiger erhöhte Schilddrüsen-Antikörper (TPO-AK, z. B. wichtig für die Entstehung einer Hashimoto-Thyreoiditis) aufweisen, und dass es bei Patienten mit einer Hashimoto-Thyreoiditis und einem zusätzlichen Vitamin-D-Mangel häufiger zu einer Schilddrüsenunterfunktion (Hypothyreose) kommt. Darum wird Hashimoto-Patienten immer wieder die Einnahme von zusätzlichen Vitamin-D-Präparaten empfohlen. Experten warnen allerdings vor einer unkontrollierten Einnahme. Vor einer solchen Therapie sollte erst einmal der Vitamin-D-Spiegel im Blut kontrolliert werden. Ein möglicher Vitamin-D3-Mangel kann auch durch eine gute Ernährung und ausreichende Sonneneinstrahlung verbessert werden.
Das geht. Dazu müssen Schilddrüsenpatienten wissen, dass Vitamin-D ist nicht für einen gesunden Knochenstoffwechsel, sondern auch für die Schilddrüse wichtig. So leiden etwa Menschen mit einem Vitamin-D-Mangel vergleichsweise häufiger an einer Hashimoto-Thyreoiditis und an einer Schilddrüsenunterfunktion (Hypothyreose) als Patienten mit normalen Vitamin-D-Werten. Darum wird Schilddrüsenpatienten in einigen Internet-Foren pauschal die Einnahme von Vitamin-D-Präparaten empfohlen. Die Einnahme solcher Präparate ergibt allerdings nur Sinn bei einem nachweisbaren Vitamin-D-Mangel, der nicht durch eine entsprechende Ernährung oder einer ausreichenden Sonneneinstrahlung ausgeglichen werden kann. Voraussetzung ist also zunächst die Überprüfung der Vitamin-D-Spiegel im Blut. Das macht in der Regel der Hausarzt oder der Endokrinologe. Es gibt aber auch käufliche Tests, mit denen jeder sein Vitamin-D selbst bestimmen kann. Einfachere sogenannte semiquantitative Test-Verfahren kann man komplett selbstständig zu Hause durchführen. Bei Tests, mit denen genaue Werte ermittelt werden, erfolgt die Analyse in einem richtigen Labor aus einem Blutstropfen, den man sich selbst abnimmt und der dann mit einem mitgelieferten Medium an ein medizinisches Labor eingesandt wird. Solche Tests kann man in Apotheken erhalten oder im Internet bestellen, sie werden allerdings nicht von der Krankenkasse bezahlt.
Natürlich sind auch andere Vitamine für einen gesunden Körper und damit auch für eine gesunde Schilddrüse wichtig. Neben dem Vitamin A gilt das auch für die Vitamine des sogenannten B-Komplexes, die sich in vielen Nahrungsergänzungsmitteln befinden. Allerdings sollte man wissen, dass z. B. Biotin aus dem Vitamin-B-Komplex, das auch als Vitamin H, Vitamin B 7 oder 8 bezeichnet wird, die Blutwerte der Schilddrüsenhormone verfälschen kann. Betroffen sind die häufig eingesetzten Laborverfahren, die auf einer Interaktion zwischen Biotin und Streptavidin basieren. Dann können die Schilddrüsenwerte fälschlicherweise zu hoch oder zu niedrig angegeben werden. Das kann dann eine unangemessene weitere Diagnostik oder eine falsche medikamentöse Behandlung zur Folge haben. Die Arzneimittelkommission der Deutschen Ärzteschaft empfiehlt daher, dass entsprechende Patienten den Arzt und/oder das Laborpersonal über die Einnahme von Biotin informieren sollten, sodass z. B. weniger anfällige Laborverfahren eingesetzt werden können oder dieser Umstand bei der Interpretation der Werte bedacht werden kann.
Schilddrüsenhormone werden aus Aminosäuren zusammengesetzt. Wichtig ist vor allem die Aminosäure Thyronin, die das Grundgerüst der späteren Schilddrüsenhormone bildet. Neben der reinen Hormonproduktion spielen andere Aminosäuren auch eine Rolle bei der Stoffwechselentgiftung und haben möglicherweise dadurch auch einen Einfluss auf den Verlauf von Autoimmunerkrankungen wie der Hashimoto-Thyreoiditis oder dem M. Basedow. Daher ist auch hier eine ausgewogene Aufnahme von essentiellen Aminosäuren wichtig. Bei Mangelzuständen können diese auch durch spezielle Nahrungsergänzungsmittel ausgeglichen werden. Ob und wie groß der tatsächliche Einfluss solcher Präparate bei bestimmten Schilddrüsenerkrankungen tatsächlich ist, ist mangels aussagefähiger objektiver Daten wissenschaftlich bislang noch nicht geklärt.
Mit Hilfe der Arzt- und Kliniksuche finden Sie Ihren Facharzt.